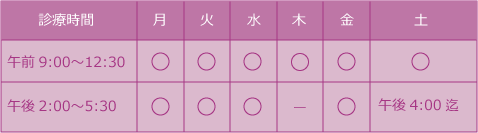
間質性膀胱炎
Differential Diagnosis of Interstitial Cystitis/Painful Bladder Syndrome*

間質性膀胱炎(かんしつせいぼうこうえん)は、膀胱に原因不明の炎症が生じる病気です。
この病気は、尿が膀胱にたまると下腹部に痛みを感じたり、頻尿(ひんにょう)や尿意切迫感(急に強い尿意を感じること)を引き起こします12。
通常の膀胱炎は細菌感染が原因ですが、間質性膀胱炎は細菌感染が原因ではありません3。そのため、診断や治療が難しく、難治性の病気とされています1。
主な治療法には、膀胱水圧拡張術(膀胱に生理食塩水を注入して膀胱を拡げる方法)や、ボツリヌス毒素の注入、ジメチルスルホキシド(DMSO)の膀胱内注入などがあります1。
しかし、これらの治療法でも完全に治癒することは難しく、症状が再発することが多いです1。
Signs and Symptoms of Interstitial Cystitis/Painful Bladder Syndrome

| Sign/symptom | Conditions suggested by sign or symptom | |
|---|---|---|
| Signs | ||
| Lateral and anterior vaginal wall tenderness | Interstitial cystitis, pelvic floor muscle dysfunction (vaginismus), myalgia | |
| Pain with speculum examination | Interstitial cystitis, vaginismus | |
| Rectal spasms or pain with digital rectal examination | Pelvic inflammatory disease, interstitial cystitis, endometriosis | |
| Suprapubic tenderness | Interstitial cystitis, trigonitis, UTI | |
| Tenderness in groin | Femoral hernia, lymphadenopathy | |
| Tenderness on bimanual pelvic examination | Pelvic adhesions, endometriosis, previous salpingitis, pelvic inflammatory disease, UTI, interstitial cystitis | |
| Symptoms | ||
| Dyspareunia | Endometriosis, urethritis, interstitial cystitis, pelvic relaxation, pelvic floor tension myalgia, pelvic adhesions, fixed uterine retroversion, bowel disease, psychiatric disorder | |
| Nocturia | UTI, interstitial cystitis, overactive bladder | |
| Pain or discomfort in the pelvis, perineum, labia, vagina, or urethra | UTI, interstitial cystitis, endometriosis, conversion disorder/somatization disorder, irritable bowel syndrome, inflammatory bowel disease, radiation cystitis, previous sexual abuse, psychiatric disorder | |
| Premenstrual flares | Endometriosis, interstitial cystitis | |
| Urinary frequency | UTI, interstitial cystitis | |
| Urinary urgency | UTI, interstitial cystitis, overactive bladder | |
UTI = urinary tract infection.
There are two symptom screening questionnaires available for use in office practice11: the O'Leary-Sant Symptom and Problem Index10 (Figure 112 ) and the Pelvic Pain and Urgency/Frequency Symptom Scale (PUF).8,10 The former has been evaluated in a sample of more than 1,000 unselected women presenting to their primary care physician; 1.1 percent had a score of 7 or higher, and 0.6 percent had a score of 12 or higher, consistent with severe interstitial cystitis/painful bladder syndrome.13 The PUF score correlates with a positive potassium sensitivity test in women and men.14,15 Because there is no reference standard test, the accuracy of these scores cannot be reported.
間質性膀胱炎
interstitial cystitis
解説:高野 徳昭 (八幡総合病院 泌尿器科)
間質性膀胱炎はこんな病気
間質性膀胱炎は、尿が膀胱にたまったときに痛みを感じたり、頻尿をきたす病気です。診断も難しいのですが、治療も難しく、難治性の病気とされています。
主な症状は、膀胱充満時の痛み、頻尿、尿意切迫感(急に起こる、抑えられないような強い尿意で、我慢することが困難なもの)です。問題は、似たような症状が出る病気が複数存在するということです。例えば、全く別の病気である膀胱炎や過活動膀胱として診断・治療がなされてしまい、本来の間質性膀胱が一向に改善しないという場合があります。男性の場合は、慢性前立腺炎と間違われることもあります。膀胱がんの特殊なタイプである粘膜下腫瘍(CIS)とも一部症状が重なるなど、診断が難しい病気です。
間質性膀胱炎の主な症状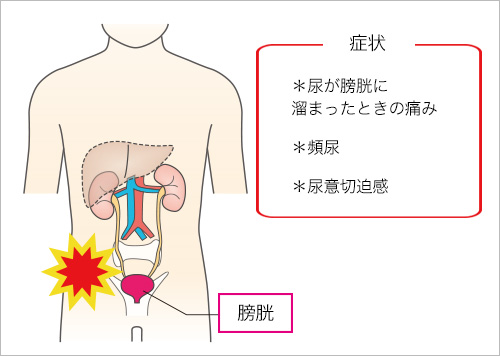
間質性膀胱炎の治療法
「膀胱水圧拡張術」という治療法が保険適用となり、よく行なわれるようになっています。これは、麻酔をかけて膀胱に生理食塩水を注入し、その水圧で膀胱を拡げるという方法です。これを行なうと、膀胱充満時の痛みや頻尿などが改善されます。しかしながら、治癒することはなかなか難しく、平均して半年もすると症状が再発することが多いようです。
今のところ間質性膀胱炎に適応のある薬はありませんが、アレルギーや抗うつ薬などが有効な人もいます。ほかに、ボツリヌス毒素を膀胱壁に注入したり、ジメチルスルホキシド(DMSO)という薬を膀胱内に入れたりする方法も行なわれています。
間質性膀胱炎の原因はまだ完全には解明されていませんが、いくつかの要因が関与していると考えられています。主な仮説としては以下のようなものがあります:
- 膀胱粘膜の機能障害:膀胱の内側を覆う粘膜が正常に機能しないため、尿中の物質が膀胱の組織を刺激する可能性があります12。
- 免疫系の異常:免疫系が異常に反応し、膀胱の組織に炎症を引き起こすことが考えられています23。
- 尿中の毒性物質:尿中に含まれる特定の物質が膀胱を刺激し、炎症を引き起こす可能性があります34。
- 神経の異常:痛みを感じる神経が過敏になり、通常では痛みを感じない刺激に対しても痛みを感じることがあります24。
これらの要因が複合的に作用して、間質性膀胱炎の症状を引き起こすと考えられています。また、精神的ストレスや特定の食べ物(香辛料やカリウムを多く含む果物など)が症状を悪化させることもあります
間質性膀胱炎とは?症状、診断方法、原因、治療など
間質性膀胱炎は膀胱炎の種類の一つです。頻尿や膀胱痛、尿意切迫感などの症状が現れる病気です。間質性膀胱炎の原因はまだはっきりとはしていないため治療が難しいこともあります。
目次
1. 間質性膀胱炎とはどんな病気なのか?
間質性膀胱炎は、治らない頻尿(ひんにょう)、トイレに行った後にもまたすぐ行きたくなる、排尿を我慢するとお腹が痛くなるなどの症状が長く続く病気です。膀胱炎の多くは細菌感染を原因とする細菌性膀胱炎です。症状こそ似ているものの間質性膀胱炎は細菌性膀胱炎と原因も治療法も違う病気です。
参考文献
・難病情報センター
間質とは何のことなのか?
間質は膀胱の壁をつくっている一つの層のことです。膀胱の壁はいくつかの違う層が重なり合って出来ています。尿を溜める内側に接している層を粘膜といいます。粘膜の下の層が間質です。間質の下には筋肉の層があります。筋肉は膀胱を膨らませたり縮ませたりする役割を担っています。間質は粘膜と筋肉の間の層のことです。
2. 間質性膀胱炎と合併しやすい病気は?
間質性膀胱炎と合併しやすい病気は線維筋痛症やシェーグレン症候群、過敏性腸症候群などが知られています。合併しやすい病気について簡単に説明します。
線維筋痛症(せんいきんつうしょう)
線維筋痛症とは慢性的な全身の痛みとこわばりの症状が現れる病気です。原因は痛みを伝える神経が敏感になることと考えられていますが詳しいことはまだ不明な部分があります。痛み以外の他の症状は頭痛やしびれ、めまいなどです。
シェーグレン症候群
シェーグレン症候群は涙や唾液の分泌量が減って、ドライアイやドライマウスの症状が出る病気です。免疫のしくみが涙や唾液などを出す部分を攻撃することが原因と考えられています。
過敏性腸症候群
過敏性腸症候群は検査など明らかな異常が認められないにも関わらず、お腹の不快感・便秘・下痢などの症状が長く続く病気です。腹痛などの症状は排便により良くなりますが、ストレスなどで悪化することが知られています。
3. 間質性膀胱炎の原因は?
間質性膀胱炎の原因は明らかではありません。膀胱粘膜の機能障害や免疫の異常、尿中の物質による刺激などが推測されています。
4. 間質性膀胱炎の症状:血尿・痛み・尿意切迫感など
間質性膀胱炎の人の典型的な症状として、尿が溜まると膀胱の辺り(下腹部)に痛みを感じます。痛みが長引いている人の場合は痛む前にトレイに行くので1日の排尿回数が20回を超える人も珍しくはありません。
以下の様な症状がある人は間質性膀胱炎かもしれません。
- 尿が溜まると下腹部が痛くなる
- 女性で性交時に痛みがある
- 排尿してもまたすぐに尿意をもよおす
- 夜に何度もトイレにいく
- いつも排尿のことが頭から離れない
これらの症状以外でも細菌性膀胱炎と診断されて治療しているにも関わらず症状が良くならない人や頻尿の薬を飲んでも効果がない人は間質性膀胱炎の可能性があります。
5. 間質性膀胱炎の検査は何をするのか
間質性膀胱炎の診断には他に症状の原因となる病気(細菌性膀胱炎など)がないことを確認することが大事です。他の病気の可能性を消していき間質性膀胱炎だけが答えとして残った時に間質性膀胱炎の診断にいたります。このような診断の方法を除外診断といいます。
除外診断のためには様々な検査が必要になり、ここで紹介した以外の検査が予定されることもあります。
問診
症状と経過などを詳細に聞きます。問診を受けるときには以下の内容やポイントを重視して医師に症状などを伝えてみてください。
- 症状はいつからか
- はっきりとではなくてもよいので症状が現れた時期や時間経過と症状の関係(だんだん悪くなってきた、軽くなってきたなど)を伝えてください。
- 尿の色(血尿の有無)
- 血尿や尿の色の変化などがないかを伝えてください。
- 排尿時痛の有無
- 痛む場合は「出始めが痛い」「終わりに近づくと痛い」などタイミングも伝えると参考になります。
- 排尿回数
- なるべく詳しく、午前中に何回、午後何回、寝た後何回と伝えるとよいです。
- 1日8回以上トイレ(排尿)に行く場合を頻尿とします。
- トイレに行く間隔
- 間質性膀胱炎では間隔は短いことが多いです。
- 症状がひどくなるときはあるか
- 食事や飲酒、睡眠時間などの日常生活が症状の悪化などに影響することがあります。
- 症状が軽くなる時はあるか
- 腹部を温めたりすると症状が軽くなる人もいます。症状を和らげるものがあれば伝えてください。
- 1日の水分摂取量
- 頻尿の原因が水分の取り過ぎであることはよくあります。ほかの病気の症状と関係して水をたくさん飲んでしまう場合もあります。
- 尿失禁の有無
- 答えにくい内容ですが、尿を漏らしたことがあるかどうかは治療方針の決定にも関わります。
- 今までにかかった病気や治療中の病気
- 治療中の病気や使用中の薬、過去に受けた手術が症状の原因になることもあります。
- 他の症状
- 腹痛や腰痛、女性であれば重い生理痛などの症状もあれば伝えてください。
筆者が診察するときに問診する内容の一例を挙げてみました。
排尿に関する話題は恥ずかしい気持ちからなかなか伝えにくいことも多いと思います。しかしありのままにできるだけ具体的に伝えてもらうことで正確な診断に早く辿りつくことができます。恥ずかしさは忘れてしっかりと伝えることが大事です。
尿検査
尿検査では血尿の有無や尿に白血球がいるかなどを調べることができます。間質性膀胱炎の診断というよりは他に症状の原因となる病気があるかどうかを調べます。
尿培養検査(にょうばいようけんさ)
尿の中に細菌がいるかを検査で調べます。細菌性膀胱炎などと区別するのに有用な検査です。細菌が増殖するのを待たなければならないので、検査結果が出るまでに2−3日の時間を必要とします。
尿細胞診(にょうさいぼうしん)
間質性膀胱炎は膀胱がんとの区別が難しいときがあります。尿細胞診は尿の中にがん細胞が潜んでいるかを顕微鏡で確認する検査です。尿細胞診でがん細胞が指摘されれば陽性です。陽性ならば膀胱がんを疑って検査を進めます。尿細胞診は検査結果がでるまでに5-7日の時間を必要とします。人の目で1個1個の細胞を丹念に観察するので時間がかかります。
超音波検査(ちょうおんぱけんさ)
超音波検査はエコー検査とも呼ばれます。超音波を使って膀胱の中を観察することができます。超音波検査で間質性膀胱炎は診断できませんが、膀胱に石(膀胱結石)や腫瘍(膀胱がんなど)があるかないかなどを診断するのに役立ちます。膀胱結石がある場合はレントゲン写真やCT検査が追加されることもあります。
膀胱鏡検査(ぼうこうきょうけんさ)
膀胱鏡検査は外尿道口(尿の出口)から内視鏡を挿入して膀胱の中を観察する検査です。膀胱の中をカメラで見ることができるので情報が最も多く診断に有用です。
間質性膀胱炎では膀胱の中に小さな点のように見える出血(点状出血)やハンナ潰瘍(かいよう)という特徴を確認できることがあります。ハンナ潰瘍は、膀胱粘膜がベルベット(ビロード)状にひび割れた様子になることです。
膀胱水圧拡張術(ぼうこうすいあつかくちょうじゅつ)
膀胱水圧拡張は間質性膀胱炎の診断に重要な検査で、診断基準の一つである点状出血をみることができます。膀胱水圧拡張術を行うと間質性膀胱炎の症状が和らぐ効果もあり診断と治療の両方の意味を持ちます。膀胱水圧拡張術は、入院して麻酔をして行うことが多いです。以下では膀胱水圧拡張術の方法の手順と様子について説明します。
- 膀胱を内視鏡で観察します。水圧拡張する前の膀胱は異常を指摘できないことが多いです。
- 内視鏡検査のあとに膀胱に水(生理食塩水)を注入して水圧拡張術を行います。膀胱水圧拡張術は、恥骨より80cm高い位置から自然に落ちるスピードで膀胱内に生理食塩水を注入します。
- 水圧拡張により膀胱は勢い良く広がります。
- 水圧拡張のあと膀胱の中を内視鏡で観察すると細かな点状の出血をみることができます。これが点状出血です。正常な膀胱ではこのような反応が起きることはありません。
どのようにして効果が起きているかは不明ですが膀胱水圧拡張術を行うと間質性膀胱炎の症状(頻尿や膀胱痛など)が改善することも知られています。このため膀胱水圧拡張術は診断的治療とも呼ばれることがあります。
6. どうなったら間質性膀胱炎と診断されるのか:ハンナ潰瘍
日本間質性膀胱炎研究会が間質性膀胱炎の診断基準を提示しています。この基準では以下に当てはまる人が間質性膀胱炎と診断されます。
- 頻尿、尿意亢進、尿意切迫感、膀胱不快感、膀胱痛などの症状がある
- 膀胱内にハンナ病変または膀胱拡張術後の点状出血を認める
- 上記の症状や所見を説明できる他の疾患や状態がない
間質性膀胱炎の症状は、頻尿や尿意亢進、尿意切迫感、膀胱不快感、膀胱痛などです。これらの症状は間質性膀胱炎の診断には必須です。ただし間質性膀胱炎と同じ症状は他の病気でも現れることがあります。症状の原因が他の病気かどうかを調べることも間質性膀胱炎の診断をするうえで大事です。
ハンナ病変と点状出血は間質性膀胱炎で観察できる膀胱の壁の変化です。
ハンナ病変はハンナ潰瘍(かいよう)とも言います。膀胱粘膜がベルベット状にひび割れた様子をハンナ病変と言います。ハンナ病変は内視鏡検査により確認できます。また病気の部分を内視鏡でつまみ出して顕微鏡で観察すると血管が増えている様子や炎症が起きている様子をみることができます。
点状出血は膀胱水圧拡張をした後に膀胱に点状の出血が現れることです。
間質性膀胱炎を診断するにはハンナ潰瘍があるまたは点状出血があるどちらかがあれば間質性膀胱炎の診断に至ります。
ハンナ病変の有無でさらに間質性膀胱炎は2つに分けることができます。
- ハンナ型間質性膀胱炎:ハンナ病変を有するもの
- 非ハンナ型間質性膀胱炎:ハンナ病変はないが膀胱拡張時の点状出血を有するもの
ハンナ型間質性膀胱炎の方が重症度は高いことが多いと考えられています。重症度が高い場合はより積極的な治療が必要になるので両者を区別することは重要です。
またハンナ型間質性膀胱炎は指定難病とされています。指定難病の人は医療費助成制度などを使えることがあるので医療機関で制度の活用について相談してみてください。詳細は「難病情報センター」のウェブサイトを参考にしてください。
参考文献
・日本間質性膀胱炎研究会
・難病情報センター
7. 間質性膀胱炎の治療方法は?
間質性膀胱炎の治療は膀胱水圧拡張術を始めとして独特の方法が使われます。ここでは間質性膀胱炎の治療法について解説します。
膀胱水圧拡張術とは?
膀胱水圧拡張は間質性膀胱炎の診断に重要な検査ですが治療として使うこともあります。膀胱水圧拡張術を行うと間質性膀胱炎の症状が和らぐ効果もあり診断と治療の両方の意味を持ちます。水圧拡張術の効果は数週間から数ヶ月継続しますが、多くの人は症状が現れて再び水圧拡張術が必要になります。
間質性膀胱炎の治療薬
間質性膀胱炎はアレルギーなどとの関連があると推測されています。抗アレルギー薬などが効果を示すことがあります。また漢方薬も間質性膀胱炎の症状を和らげることができます。
また膀胱の中に局所麻酔薬や、抗凝固薬(血を固まりにくくする薬)、ジメチルスルホキシド(ジムソ® )を注入すると効果を示すことがあります。外来で数週間に一回の間隔で膀胱の中に薬を投与することがあり、水圧拡張術の後に行うことが多いです。
膀胱訓練(ぼうこうくんれん)
膀胱訓練は間質性膀胱炎の治療として有効です。特に道具を必要せず自分でできるので日常生活の中にも取り入れやすいです。
膀胱訓練はトイレに行きたくなったら少し我慢することです。コツが3つほどあります。
- 尿を我慢するときは肛門にも力をいれる
- 深呼吸をして排尿以外のことを考える
- 最初は5分でもよいので少しずつ時間を伸ばしていく
排尿を我慢することで膀胱が少しずつ広がっていき症状の改善、特に排尿間隔がながくなる効果があります。膀胱訓練は自分でできる水圧拡張術というイメージです。排尿日誌をつけると効果的です。
焼灼術(しょうしゃくじゅつ)
間質性膀胱炎でハンナ潰瘍が出来ている場合はハンナ潰瘍をレーザーや電気メスで焼き切ると症状が改善します。外来でできることもありますが入院して水圧拡張術と同時に行うことが多いです。
手術
間質性膀胱炎がかなり進行すると膀胱にほとんど尿が溜められなくなることがあります。膀胱に尿を溜めることができないと尿の回数がかなり多くなり日常生活への支障は大きいです。このような状態では膀胱の機能はほとんどないに等しいといえるかもしれません。重症の間質性膀胱炎に対しては手術で膀胱を摘出(膀胱全摘)したり膀胱の壁を腸で置き換えて(膀胱拡大術)膀胱に尿が溜まるようにしたりすることを検討することがあります。
膀胱全摘も膀胱拡大術も身体への負担はかなり大きいので慎重に検討します。間質性膀胱炎で手術が必要になるのはまれです。
8. 間質性膀胱炎になったときに気をつけるべき生活:食事、水分摂取など
間質性膀胱炎の症状は食事などの日常生活による影響があるとされています。食事によって症状の変化が現れる人がいます。
参考文献
・排尿プラクティス.2013;21:43-50
・Interstitail cystitis association(ICA)
・ICAからの食事に関する意見(2011年3月版)
間質性膀胱炎では食事に気をつけるのはなぜ?
間質性膀胱炎の人の症状は食事により悪化したり改善したりするという意見があります。ICA(間質性膀胱炎学会)によると以下の様な食品が間質性膀胱炎の症状を悪化させる可能性があります。
- カフェイン
- アルコール飲料
- 炭酸飲料
- トマト
- 唐辛子を含む食事
- 人工甘味量
- パイナップル/パイナップルジュース
- ホースラディッシュ
- 酢
- ニシンの酢漬け
ICAでは特にコーヒーや紅茶、炭酸飲料、アルコール、パイナップルジュース、人工甘味料などが間質性膀胱炎の症状を悪化させる食品であるとしています。
これらの食品を完全にやめれば症状が良くなるわけではありません。食事と症状の関係にはかなり個人差があることも知られています。
自分の症状と関係のある食品をみつけるには排尿状態と食事の内容を記録することから始めてみてください。記録した結果、症状と関連する食品が明らかになればその食品を避けることで症状が改善するかもしれません。
食事療法については自分でもできそうと思うかもしれませんが、開始するときには医師に相談して栄養士などの助言を得てからの方が望ましいです。適切な助言のもとあなたにあった食事を探してみてください。
9. 間質性膀胱炎は自然治癒するのか?
間質性膀胱炎が自然治癒するかは不明です。
間質性膀胱炎の人の中には膀胱訓練などの日常生活の中での工夫で症状が改善する人がいます。その一方で症状が重く何度も水圧拡張術が必要になったり手術で膀胱を摘出することを検討する人も中にはいます。
膀胱訓練などで症状が改善し日常生活に困らないような状態になれば自然治癒と言えるかもしれませんが全員には当てはまりません。間質性膀胱炎と診断されたら定期的に医療機関を受診してそのときに適切な検査や治療を受けることが大事です。
10. 間質性膀胱炎は何科を受診したらよいか?専門医の診察が必要か?
間質性膀胱炎は泌尿器科で治療します。
泌尿器科医の中でも間質性膀胱炎の診療を専門とする医師は多くはありません。間質性膀胱炎を専門とする医師については、間質性膀胱炎研究会のウェブサイトにある「診療に応じる医師」のリストは受診する医療機関を選ぶ上で参考になると思います。
また泌尿器科は医療機関によっては検査が十分にできない施設もあるので事前に膀胱鏡などの検査ができるかも確認しておいた方がいいと思います。せっかく勇気をもって受診したにも関わらず診察や検査が受けられないと治療を開始する時期も遅くなり時間がもったいないと思います。医療機関の診察・検査の状況は医療機関が作成したウェブサイトなどで確認するといいでしょう。
Abstract
Interstitial cystitis/bladder pain syndrome is an uncommon but potentially devastating pelvic pain disorder affecting both women and men. This condition is often confusable and comorbid with other pelvic pain disorders. Although our understanding of the underlying pathophysiology is growing, the exact longitudinal course by which peripheral and central aberrations involving the bladder mucosa, peripheral inflammation, and central dysregulation of bladder sensitivity create painful bladder symptoms remains an area in need of further study. Only a limited number of drugs have been approved for treatment by the Food and Drug Administration, and overall durable efficacy of the many treatments reviewed in recent American Urological Association guidelines remains suboptimal, making awareness, early diagnosis, and use of effective treatments early in the disease course, where neural changes may still be reversible, imperative.
Abstract
We analyzed the symptoms composition of Interstitial Cystitis (IC), the regularity of the evolution of symptoms before and after treatment, and the visualization of the community network, to provide a reference for clinical diagnosis and treatment of Interstitial Cystitis. Based on the outpatient electronic case data of 552 patients with Interstitial Cystitis, we used a complex network community discovery algorithm, directed weighted complex network, and Sankey map to mine the data of the symptoms composition of Interstitial Cystitis, the evolution of symptoms before and after treatment and the visualization of the community network, to analyze the epidemiological characteristics of interstitial cystitis symptoms in the real world. By the community division of the complex network of interstitial cystitis symptoms, We finally obtained three core symptom communities. Among them, symptom community A (bladder-related symptoms) is the symptom community with the highest proportion of nodes (60.00%) in the complex network of Interstitial Cystitis, symptom community B (non-bladder-related symptoms 1) ranks second (32.00%) in a complex network of Interstitial Cystitis, and symptom community C (non-bladder-related symptoms 2) has the lowest proportion (8.00%). There is a complex evolutionary relationship between the symptoms of Interstitial Cystitis before and after treatment. Among the single symptoms before and after treatment, the decreased rate of Day frequency is 93.22%, and the reduced urgency rate is 93.07%. The decline rate of Nocturia was 82.33%. From the perspective of different communities, the overall symptoms of symptom community A decreased by 34.39% after treatment, the general symptoms of symptom community B decreased by 35.37%, and the prevalent symptoms of symptom community C decreased by 71.43%. In the case of using diet regulation treatment to treat bladder pain, the cure rate of bladder pain can reach 22.67%. The cure rate of burning in bladders can get 15.38% with Percutaneous Sacral neuromodulation, 96.95% with diet regulation treatment, and 100% with Percutaneous Sacral neuromodulation. When using behavioral physiotherapy to treat bladder pain, 3.57% of the patient's symptoms change to bladder discomfort; 4% of the patient's symptoms change to bladder discomfort when using oral medicine to treat bladder pain.Symptom research methods based on community findings can effectively explore the rule of symptom outcome of Interstitial Cystitis before and after treatment, and the results are highly interpretable by professionals. The cover image is based on the Original Article Research on symptoms composition, time series evolution, and network visualisation of interstitial cystitis based on complex network community discovery algorithm by Lei Pang et al., https://doi.org/10.1049/syb2.12083.
Abstract
Chronic pelvic pain afflicts some 9,000,000 women in the United States. Of these, perhaps 10%-although the true number of those affected is actually much greater-are found to have interstitial cystitis (IC), that is, pain of bladder origin. The etiology is multifactorial, but a fairly good marker is dysfunction of the glycosaminoglycan/mucus/mucin layer of the bladder as detected by a potassium (KCl) sensitivity test. A cascade starting with Substance P seems to be involved in generating inflammation, and even ulceration, which is the focus of pain. This article describes means of diagnosis, including the KCl test and cystoscopy, and both U.S. FDA-approved and extended-use medical treatment options which are always to be attempted before the final step of surgery
SORT: KEY RECOMMENDATIONS FOR PRACTICE
| Clinical recommendation | Evidence rating |
|---|---|
| Multimodal therapy that includes pentosan polysulfate sodium (Elmiron), a tricyclic antidepressant, and an antihistamine is proposed to relieve symptoms of interstitial cystitis/painful bladder syndrome via complementary pathophysiologic mechanisms. | C |
| Pentosan polysulfate sodium is the only oral agent approved by the U.S. Food and Drug Administration for the treatment of interstitial cystitis. | B |
| Oral cimetidine (Tagamet) can improve suprapubic pain and nocturia in patients with interstitial cystitis/painful bladder syndrome. | B |
| Intravesical irrigation with 50% dimethyl sulfoxide solution is used for the relief of painful symptoms of moderate to severe interstitial cystitis/painful bladder syndrome. | B |
| A combination of oral and intravesical pentosan polysulfate sodium can be used to treat moderate to severe interstitial cystitis/painful bladder syndrome. | B |
A = consistent, good-quality patient-oriented evidence; B = inconsistent or limited-quality patient-oriented evidence; C = consensus, disease-oriented evidence, usual practice, expert opinion, or case series. For information about the SORT evidence rating system, go to https://www.aafp.org/afpsort.xml.
Pathophysiology
The etiology of interstitial cystitis/painful bladder syndrome is unknown and is likely variable. Although the pathophysiology has not been fully elucidated, the previous decade has seen advances in our understanding of the pathophysiologic processes, which has led in turn to the development of new approaches to diagnosis and treatment. The common denominator in interstitial cystitis/painful bladder syndrome is damage to the urothelium, which normally acts as a barrier against insults to the bladder.2,3 Various structural and molecular abnormalities can alter urothelial permeability and trigger the pathogenesis of interstitial cystitis/painful bladder syndrome.4 The mucous layer produced by the urothelium provides a shield against noxious solutes present in the urine.2 The anionic mucus regulates the permeation of cationic solutes into the bladder interstitium, especially potassium, which is normally present in urine at levels that are toxic to the bladder interstitium.2,5
Damaged urothelium produces cytokines that activate mast cells in the interstitium.6,7 The diffusion of excess potassium into the bladder interstitium through a defective urothelium also triggers mast cell activation.6 The activation of mast cells results in a cycle of neuronal hyperexcitability leading to secretion of neurotransmitters and triggering further mast cell stimulation and degranulation. This process appears to contribute to the chronic pain, urgency, and frequency experienced by patients.5,6
Several painful pelvic processes in men and women have demonstrated relationships to abnormalities in the urothelium, including chronic urethritis, chronic prostatitis, and chronic pelvic pain. On this basis, one expert has proposed renaming the group of conditions as lower urinary dysfunctional epithelium.2,3